בחינות מומחים
אברומטריה טופוגרפית
Le סטיות הם העיוותים של אות האור (חזית גל) זה עובר בעת חציית הקרנית, העדשה, ההומור המימי, הגוף הזגוגי לפני ההגעה לרשתית. אפילו היפראופיה, אסטיגמציה וקוצר ראייה מייצגים סטיות עיניים (סדר נמוך). אברומטריה של הקרנית היא בדיקה אבחנתית המאפשרת לבדוק שינויים כלשהם במשטח הקרנית הקדמי ומשמשת להערכה טרום ניתוחית של ניתוח שבירה בקרנית או להערכת תוצאת השבירה לאחר ניתוח שבירה.. לדיוק רב יותר של התוצאה של בדיקת אבחון זו, מומלץ להשעות את עדשות המגע 3-4 ימים לפני, אם אתה משתמש בעדשות מגע רכות ולפחות 2 שבועות קודם לכן אם משתמשים בעדשות חדירות גז או חצי קשיחות. זו בחינה ממוחשבת, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
לייזר ארגון
 הוא משמש ברפואת עיניים לטיפול באזורים חולים ברשתית (כמו רטינופתיה סוכרתית או בחסימות כלי דם של הרשתית) או במקרים אחרים "לרתך" את הרשתית סביב נגעים שעלולים להוביל לניתוק הרשתית (טיפול בחורים ברשתית, lacerazioni retiniche, או ניוונות rhegmatogenous של פריפריית הרשתית). עם הפעולה התרמית שלו, לייזר הארגון מייצר "פוטוקרישה" (לכל דבר ועניין "צריבה") של הרשתית עם היתרון של ייבוש והימנעות מהיווצרות של כלי דם חדשים ברטינופתיה סוכרתית וחסימות כלי דם והידבקות עיקשת כמו "מסך אש"בחתכים, בחורים ובניוון היקפי. עם זאת, מדובר בטיפול לא פולשני, (מטפטפים טיפות להרחבת אישונים וכמה טיפות של חומר הרדמה להנחת עדשה ספציפית על העין). משך הזמן משתנה בהתאם לסוג הנגע לטיפול (אבל זה בדרך כלל כמה דקות) בסוף המטופל יכול לחדש את פעילותו אך רצוי שיהיה מלווה נוכח.
הוא משמש ברפואת עיניים לטיפול באזורים חולים ברשתית (כמו רטינופתיה סוכרתית או בחסימות כלי דם של הרשתית) או במקרים אחרים "לרתך" את הרשתית סביב נגעים שעלולים להוביל לניתוק הרשתית (טיפול בחורים ברשתית, lacerazioni retiniche, או ניוונות rhegmatogenous של פריפריית הרשתית). עם הפעולה התרמית שלו, לייזר הארגון מייצר "פוטוקרישה" (לכל דבר ועניין "צריבה") של הרשתית עם היתרון של ייבוש והימנעות מהיווצרות של כלי דם חדשים ברטינופתיה סוכרתית וחסימות כלי דם והידבקות עיקשת כמו "מסך אש"בחתכים, בחורים ובניוון היקפי. עם זאת, מדובר בטיפול לא פולשני, (מטפטפים טיפות להרחבת אישונים וכמה טיפות של חומר הרדמה להנחת עדשה ספציפית על העין). משך הזמן משתנה בהתאם לסוג הנגע לטיפול (אבל זה בדרך כלל כמה דקות) בסוף המטופל יכול לחדש את פעילותו אך רצוי שיהיה מלווה נוכח.
AUTOCHERATOMETRIA
אוטוקרטימטריה היא בדיקה אינסטרומנטלית המורכבת מ מדידת העקמומיות החיצונית של הקרנית על מנת לזהות שגיאות שבירה של העין, כמו במקרה של אסטיגמציה ומתבצעת באמצעות מכשיר הנקרא אוטוקרטומטר, ממוחשב היום (בזמן קרטומטריה או אופטלמומטריה, השתמש בקרטומטר של Javal- שיוץ). זו בחינה שימושית, יחד עם הטופוגרפיה, באבחון של ה קרטוקונוס, מחלת קרנית נדירה, אך לעיתים משבית מאוד את תפקוד הראייה. כאמור מדובר בבדיקה ממוחשבת, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר שניות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
AUTOREFRACTOMETRY
אוטו-רפרקטומטריה היא בדיקת אבחון ממוחשבת המסוגלת לקבוע את הערכה אובייקטיבית ליקויי ראייה, כמו קוצר ראייה, היפראופיה ואסטיגמציה. הבדיקה שבוצעה על ידי הרפרקטומטר האוטומטי, הוא מסוגל, תוך מספר שניות ובצורה לא פולשנית, לזהות את הפגם השבירה של העין הנתונה לבדיקה בדיוק מוחלט. הבחינה הקלה לביצוע, לא פולשנית, גם למבוגרים וגם לילדים, זה מתבצע עם כלים ממוחשבים דיוק גבוה. לילדים מ 0 a 6 גיל, בסטודיו שלנו, נעשה שימוש ברפרקטומטר אוטומטי המאפשר רכישה של כל פגמים חזותיים במרחק של מעל 1 רכבת תחתית, מכשיר שתוכנן ונבנה במיוחד עבור החולים הקטנים הללו. זו בחינה ממוחשבת, לא פולשנית, לא מטפטפים טיפות וזה נמשך כמה שניות. בתום ההערכה, המטופל יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
ביומטריה
ביומטריה היא בדיקה אבחנתית של העין המסוגלת, תוך מספר שניות ובצורה לא פולשנית, למדוד בצורה מדויקת מאוד הן את האורך הקדמי והן מבנים אחרים של גלגל העין. ביומטריה יכולה להיות אולטרסאונד ואופטית. ביומטריה של אולטרסאונד מתבצעת באמצעות בדיקת אולטרסאונד (סריקה), בעוד ביומטריה אופטית, היכרות עדכנית יותר לפרקטיקה הקלינית, מבוסס על התערבות אופטית של קוהרנטיות חלקית ומשתמש בקרן אור. ניתן להשתמש בשניהם לחישוב העדשה המלאכותית אשר מושתלת לאחר מכן בניתוח הקטרקט וניתן להשתמש בשיטות אלו במחקר שלנו. שימוש לאחרונה בביומטריה אופטית, הוא זה של חקר התקדמות קוצר הראייה בילדים ובני נוער המסוגל לקבוע את הגידול באורך האנטירופוסטריורי של גלגל העין ללא קשר לתופעות האקומודטיביות. (מיה טופקון. קשר https://topconmyah.com/) ולכן לרשום את העדשות מהדור האחרון שמאפשרות, לא רק תיקון קוצר ראייה, אך המייצגים "טיפול" שמטרתו להאט את התקדמות קוצר ראייה בקבוצת גיל זו של חולים צעירים.
אלו בחינות ממוחשבות, לא פולשני הנמשך מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות. ביומטריית אולטרסאונד כוללת החדרת טיפות הרדמה.
אבל (Acronimo Break Up Time)
זוהי בדיקה להערכת תפקוד הדמעות אשר בשילוב עם בדיקות אחרות, עוזרת לנו באבחון שלעין יבשה. הוצע על ידי Norn in 1969, זה מתבטא בזמן בשניות שעובר בין מצמוץ להיווצרות ה"נקודה היבשה" הראשונה (אזור חשוך), בסרט הפרה-קרנית, אינדיקטור של יציבות סרט הדמעות. ערך GOAL ≥ 10 שניה זה נורמלי. ערך GOAL ≤ 10 sec הוא פתולוגי ומעיד על יובש בעין. Il זמן פריצת דמעות לא פולשני (NIBUT) זה הזמן שעובר בין מצמוץ להיווצרות דפורמציות בתבנית המשתקפת על הקרנית. שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בדיקה זו ובדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים. אלו בחינות ממוחשבות, לא פולשני הנמשך מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
שדה ראייה ממוחשב
שדה הראייה הוא כל החלק של החלל הנראה לעין כאשר הוא מקבע נקודה מוגדרת לפניו. אחר כך בדיקת שדה הראייה, מאפשר לך ללמוד את שלמות המסלולים האופטיים מהעין לקליפת העורף שם הם נושאים את המידע החזותי. לכן זוהי בחינה בסיסית לחקר מחלות כמו גלאוקומה, עבור פתולוגיות מסוימות המערבות את הרשתית המרכזית או ההיקפית, בהפרעות ומחלות הקשורות לעצב הראייה ולמסלולי הראייה המוחיים וגם בפטוזיס של העפעפיים. זו בחינה ממוחשבת, לא פולשנית, לא מטפטפים טיפות ומשך זמן ממוצע של 20-30 דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
עקומת לחץ תוך עיני לגלאוקומה
הלחץ התוך עיני אינו קבוע לאורך היום וניתן לזהות עליות בלחץ שיכולות לחמוק ממדידה בודדת. במקרים כאלה ייתכן שיהיה צורך, באמצעות טונומטריה, לבדוק את הלחץ התוך עיני מספר פעמים במהלך היום ולאחר מכן לצייר עקומה יומית המאפשרת לנו לקבל דיוק רב יותר בהתפתחות של יתר לחץ דם עיני לקראת גלאוקומה.
אולטרסאונד של' זווית IRIDO-CORNEAL של המקטע הקדמי (UBM)
אולטרסאונד עיני של המקטע הקדמי משתמש באולטרסאונד כדי להמחיש את המבנים הפנימיים של העין. אולטרסאונד מקפיץ את הרקמות, יוצר “מָחָר” אשר נאספים ומעובדים ליצירת תמונות אבחון. L’ מיקרוסקופיה אולטרה ביו (UBM) מדגיש מבנים של הקטע הקדמי של העין אחרת שאינם ניתנים לצפייה, במיוחד, זה מאפשר לך לראות את רוחב זווית איריס הקרנית ואת הגוף הריסי. מסיבה זו היא מסומנת בבקרת גלאוקומה צרה זווית ובהערכת הסיכון לחסימה של זווית איריס הקרנית וכתוצאה מכך גלאוקומה חריפה.. זה’ שימושי גם לחקר פתולוגיות בקרנית, של הקשתית וזווית האירידו. חשוב גם בהערכת הצלחתם של ניתוחים רבים. הבחינה אינה פולשנית ואינה דורשת כל הכנה: לאחר מתן טיפות עיניים הרדמה, מניחים בין העפעפיים כוס סיליקון מלאה בתמיסה פיזיולוגית שבה טובלת הגשושית המחוברת לאולטרסאונד..
אולטרסאונד עיניים
אולטרסאונד עיני של המקטע הקדמי משתמש באולטרסאונד כדי להמחיש את המבנים הפנימיים של העין. אולטרסאונד מקפיץ את הרקמות, יוצר “מָחָר” אשר נאספים ומעובדים ליצירת תמונות אבחון. אולטרסאונד עיני שימושי ביותר כאשר יש אטימות של המדיה האופטית המונעת הדמיה של קרקעית הקרקע: קטרקט מתקדם או למשל דימום בזגוגית. אולטרסאונד אורביטלי מאפשר לך ללמוד את בלוטת הדמעות, השרירים האוקולומוטוריים, עצב הראייה ומבנים אחרים של המסלול. הבחינה אינה פולשנית ואינה דורשת כל הכנה: לאחר מתן טיפות עיניים הרדמה, מניחים ג'ל על העפעף הסגור ומניחים את בדיקת האולטרסאונד או טיפות הרדמה על שרירי העין..
בחינת סרט הדמעות
שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בדיקה זו ובדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים. זו בחינה, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בחינת קרן העין
בדיקת פונדוס (o del farm of the eye), היא בדיקת עיניים אבחנתית שבאמצעותה חוקר רופא העיניים את המבנים הפנימיים של העין: גוף הזגוגית, הרשתית (הן באזור המרכז, זה בהרת, עקב נוכחות אפשרית של ניוון מקולרי או רגשות מקולריים אחרים, גם בפריפריה, אזור אנטומי שממנו עשוי לנבוע היפרדות רשתית עקב הימצאות אזורים ניווניים הממוקמים כאן), il עצב ראייה וזה מצב מחזור הדם ברשתית, גם עורקי וגם ורידי (רופא העיניים הוא הרופא היחיד שיכול לראות את "מצב" כלי הדם בגוף האדם). זוהי בדיקה לא פולשנית ודורשת הרחבת אישונים (משך הזמן שבו, למעט מקרים מיוחדים, זה בערך 1-2 שעות) וניתן לבצע עם מכשירים שונים יותר או פחות מתוחכמים לחקירה טובה ומעמיקה של המבנים הפנימיים של העין. בתום ההערכה, המטופל יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
ESAME של ה-VISUS
L’esme של הוויזוס או מדידת חדות חזותי זוהי הבדיקה שבאמצעותה רופאי עיניים מסוגלים להעריך את יכולת הראייה האמיתית של עיני המטופל. זה נעשה על ידי שאילת המטופל, בודקים עין אחת בכל פעם, לקרוא את האותיות המוקרנות על שולחן (זה ottotipo) או צפייה במחשב מסוים, שמציגים בהדרגה גודל הולך ופוחת שהקווים שלו תואמים ל"עשיריות של ראייה" (הפריים ריגה שווה 1/10 וכולי; אם המטופל קורא 3 קווים יהיו 3/10, אם הוא קורא 10 קווים יהיו 10/10 של ראייה). במהלך מדידה זו, רופא העיניים מסוגל גם להעריך את "התיקון האופטי הטוב ביותר" לעין הספציפית הזו (שאותו הוא יכתוב אז במרשם עדשות משקפיים) המאפשר לך לקרוא את 10/10 או מה שהעין הזאת יכולה לקרוא. חולים רבים מבלבלים בין "העשיריות", המייצגים את הקווים שהעין יכולה לקרוא עם או בלי משקפיים איתם "דיופטרים" שהם מייצגים במקום מידת עוצמת העדשות שכאשר מונחים לפני העין מאפשרים לך לקרוא את "העשיריות". אלו בחינות ממוחשבות, לא פולשני הנמשך מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות. לדיוק רב יותר של תוצאת בדיקה זו ולמרשם נכון של המשקפיים (ו/או עדשות מגע) רצוי להשהות את השימוש בעדשות מגע 3-4 ימים לפני, אם אתה משתמש בעדשות מגע רכות ולפחות 2 שבועות קודם לכן אם משתמשים בעדשות חדירות גז או חצי קשיחות. במחקר שלנו ההערכה של התיקון האופטי הטוב ביותר, ניתן לעשות זאת באמצעות כלי ממוחשב (foroptero), וממילא מדובר בבדיקה לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בדיקת רגישות לניגודיות
Il ניגודיות בהירה היא היכולת לתפוס את ההבדל הקטן ביותר בבהירות (צֶבַע) בין שני משטחים סמוכים באותו צבע, מייצג בקנה מידה המקסימלי שלה את התופעה המאפשרת לנו, ad esempio, ההבחנה בין תווי הדפסה על גיליון לבן. רגישות זו גבוהה מאוד, אבל זה מחמיר בחלק ממחלות עיניים המערבות את הרשתית, עצב הראייה ובחלק מהמחלות, כגון סוכרת, הוא גלאוקומה, כתוצאה מניתוח השבירה, בנטילת תרופות מסוימות, זה גם משתנה עם הגיל ומושפע מחדות הראייה, איכות התיקון האופטי שחוקה (עדשות מגע או משקפיים), קוטר האישון, נוכחות של אטימות בקרנית או נוכחות של קטרקט. המדידה מתבצעת באמצעות אופטוטייפ עם מסך LCD שבו מוצגים קווים שנוצרו על ידי אותיות בגודל זהה, מאותו צבע אבל בגוון אחר, שמצטמצם יותר ויותר עד שהנושא כבר לא יכול להבחין בין האותיות. הבחינה וכן לחקר המחלות הנ"ל נדרשת לצורך הוצאת רישיון נהיגה או בענפי ספורט מסוימים.. זו בחינה ממוחשבת, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בדיקה אורתופטית
האורטופיסט (או עוזר ברפואת עיניים) היא הדמות המקצועית התומכת ברופא העיניים, במניעה, בהערכה ושיקום חזותי של הפרעות מוטוריות ותחושתיות בראייה. אז עם ה בקר orthoptic, האורטופיסט לא רק מסוגל להעריך את הנוכחות האפשרית של שינוי במערכת העצבית-שרירית של העיניים (פזילה, ביטול, כפל ראיה, אקסופוריה, אזפוריה, גירעון התכנסות, וכו '.), אלא גם לטפל במחלות אלו בסינרגיה עם רופא העיניים ולעתים קרובות, בחולים קטנים, עם הורים, על מנת לשחזר את האיזון הנוירו-תפקודי הנכון של תנועתיות העין ותפקוד הראייה. זה שימושי גם במחקר של חולים המועמדים לניתוח שבירה ואלה עם פגם שבירה גבוה בניתוח קטרקט. הבדיקה האורטופטית היא בדיקה, לא פולשנית, טיפות לא מוזלפות הוא מתמשך 20-30 דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
אקסופלמומטריה
אקסופטלמומטריה היא הבדיקה המאפשרת לרופא העיניים להעריך את הבליטה של גלגלי העין על ידי התייחסות לקצה הגרמי של המסלול הטמפורלי. זה מתבצע על ידי הישענות על סרגל מדורג (מד אקסופטלמולמטר של הרטל) בקצה החיצוני של מסלול שתי העיניים ובאמצעות מערכת מראות, אפשר למדוד את המרחק במילימטרים של קודקוד הקרנית מקצה המסלול. ערכים כאלה, במצבים פיזיולוגיים, משתנים ביחס לצורת המסלול ולאורך גלגל העין, אבל ערכים נורמליים נחשבים לאלו שבין i 10 אני עורך 16 מ"מ, בנשים וילדים וביניהן 14 אני עורך 20 מ"מ אצל גברים. במצבים פתולוגיים, תבואו במחלת גרייבס (יתר פעילות בלוטת התריס) עקב עיבוי של שרירי העיניים או נוכחות של נגעים שתופסים מקום בתוך המסלול, בתור ציסטה, אנגיומות, גידולים או מפרצת, ערכים אלו יכולים לחרוג 28-30 מ"מ. זו בחינה, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
צילום HD של הפלח הקדמי
הצילום של המקטע הקדמי של העין מאפשר לך לתעד ולנטר את הצמיחה של פתולוגיות המשפיעות על העפעפיים (בתוך, יבלות, גידולים, ectropion entropion ecc), של הלחמית (פפילומות, כִּיס), של הסקלרה והקרנית (שמן, פטריגיום, צלקות), של האישון והקשתית (בתוך, ניאופורמציות), של זווית איריס הקרנית ושל העדשה. הבדיקה מתבצעת באמצעות מנורת הסדק ובמשרדנו ניתן לקבל רזולוציית HD דוקומנטרית של הפתולוגיות האמורות.. זו בחינה, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
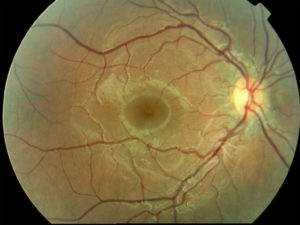
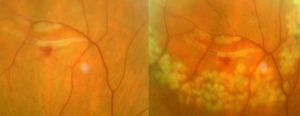
צילום של הפלח האחורי
צילום פונדוס מאפשר לנו לתעד פתולוגיות המשפיעות על המקולה, רשתית, של עצב הראייה ומחזור הדם של כלי הרשתית (פקקת ורידים, חסימת עורקים), כמו למשל בסוכרת, ביתר לחץ דם עורקי וכו'.. חשוב מאוד לתעד את האזור המקולרי (ניוון מקולרים הקשור) וחקר סיבי עצב הראייה. זו בחינה, לא פולשנית, מטפטפים טיפות הרחבת אישונים, זה נמשך מספר דקות ובתום ההערכה המטופל יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
גוניוסקופיה
גוניוסקופיה היא שיטת אבחון המשמשת את רופא העיניים כדי לחקור זווית irido-קרנית (כלומר, הזווית האנטומית שנוצרת בין הקרנית לקשתית העין). מטרת חקירה זו היא להעריך מעל הכל האם זווית האירידוקרניאלית פתוחה או צרה, ובכך לאפשר אבחנה של גלאוקומה עם זווית צרה o הדגשת פתולוגיות של אזור נסתר קטן זה של העין (בתוך, סינצ'י, וכו '.). הבדיקה מתבצעת מתחת למנורת החריץ באמצעות עדשה המצוידת במראה נטויה של 62 מעלות (לנטה די גולדמן), אשר מונח על הקרנית לאחר הזלפת טיפות הרדמה ומריחת שכבת מתילצלולוזה. זו בחינה, לא פולשני הנמשך מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
IRIDECTOMIA YAG LASER
הזווית האירידוקרנית (כלומר, הזווית האנטומית שנוצרת בין הקרנית לקשתית העין), מכיל את ה"טרבקולטה", שהוא המסנן שדרכו יוצאים המים המופקים מהעין. ניתן לבחון את הזווית בשיטה הנקראת "gonioscopy". (אתה רואה). במיוחד עיניים עם נטייה, כמו בנורות קטנות או עם היפראופיה גבוהה, עם הרחבת אישונים, הזווית יכולה להיסגר לפתע ולגרום לעלייה פתאומית בלחץ העין, מה שעלול לגרום לנזק בלתי הפיך לעצב הראייה ולאובדן ראייה אפשרי (התקף חריף של גלאוקומה בזוית צרה). לייזר לירידוטומיה יאג הוא הטיפול המועדף בגלאוקומה עם סגירת זווית ובעיניים בסיכון למצב זה: אלה שיש להם זווית סגורה לפחות למחצית מהעין ולחץ עיני גבוה (גלאוקומה עם זווית צרה) וכאלה שיש להם זווית סגורה אבל לחץ עין תקין וללא נזק לעצב הראייה, כטיפול מונע. אירידוטומיה של לייזר יאג בעיניים אלו יוצרת "חור" בפריפריה של הקשתית, ובכך להימנע מכך שהפינה יכולה להיסגר ולחץ העין יעלה. מטפטפים טיפות לעין חצי שעה לפני הטיפול, מה שמקטין את האישון (מיוטיקה). לאחר מכן מחדירים אותם, כמה טיפות של חומר הרדמה להנחת עדשה ספציפית על הקרנית עם מתילצלולוזה לביצוע טיפול הלייזר. ההליך בדרך כלל לוקח 5-10 דקות והמטופל עלול בחלק מהמקרים להרגיש כאב קל הנמשך מספר שניות.
אוקטובר (טומוגרפיה של האזור המקולרי, עצב הראייה וסיבי עצב)
L'אוקטובר (מתוך ראשי התיבות האנגלו-סכסיים של Optical Coherence Tomography או טומוגרפיה אופטית קוהרנטית) היא טכניקת אבחון לא פולשנית עדכנית המאפשרת, מבלי לבוא במגע עם העין, להשיג באמצעות סדרת צילומים שצולמו באמצעות השתקפות הלייזר וקרני האינפרא אדום הנשלחות על הרשתית, תמונות "in vivo" של הרשתית עצמה (עם דיוק, תלוי בכלים, שמגיע עד 5 מיקרון) אותם אתה מעבד לאחר מכן על ידי המחשב שלך, להפוך לגלוי, בקטעים "טומוגרפיים"., הפרטים הקטנים ביותר של אזור הרשתית שנבדקו. הניתוח של תמונות אלה מאפשר להדגיש את כל המצבים הפתולוגיים המשפיעים על המקטע הקדמי (OCT של המקטע הקדמי) והקוטב האחורי של המטופל. לכן, OCT שימושי באבחון של מחלות רשתית ניווניות (ניוון מקולרי הקשור לגיל וכו'. ), בכיווצים מקולריים (בתסמונות ממשק), בחורים המקולריים, בצורות כלי דם (פַּקֶקֶת, וכו '), ב רטינופתיה סוכרתית (בצקת מקולרית סוכרתית, ecc), ב choroiditis המרכזי הצפק, בצורות גידול, אלא גם בבקרה לאחר ניתוח של חולים העוברים היפרדות רשתית או מחלות רשתית אחרות. ה-OCT מאפשר גם לימוד של הדיסק האופטי, תא גנגליון, של שכבת סיבי העצב המרכיבים את עצב הראייה, המייצגים את הבדיקה החיונית גם אם משלימה, יחד עם שדה הראייה, לפכימטריה וטונומטריה, בהערכה מונעת ובניטור של מחלת גלאוקומה. OCT היא הבדיקה הכרחית באבחון והערכה של מהלך ניוון מקולרי הקשור לגיל וכן במרשם ובתזמון של טיפול תוך-זגוגי להתפתחות הפתולוגיה הזו. הבדיקה גם מאפשרת להעריך איזו התאוששות ראייה עשויה להיות למטופל שעומד לעבור ניתוח קטרקט או ניתוח רשתית. כפי שאמר, זו בדיקה לא פולשנית, הנמשך מספר דקות אשר יכול להתבצע גם ללא הרחבת אישון והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
אוקטובר של הפלח הקדמי.
L'אוקטובר (מתוך ראשי התיבות האנגלו-סכסיים של Optical Coherence Tomography או טומוגרפיה אופטית קוהרנטית) היא טכניקת אבחון לא פולשנית עדכנית המאפשרת, מבלי לבוא במגע עם העין, להשיג באמצעות סדרת צילומים שצולמו באמצעות השתקפות של קרני לייזר וקרני אינפרא אדום הנשלחות על החלק הקדמי של העין כדי לקבל תמונות ברזולוציה גבוהה של הקרנית, של החדר הקדמי, של הקשתית, של הזווית האירידוקורניאלית, של האישון והעדשה. יש לו חשיבות בסיסית בחיזוי ובמהלך שלאחר הניתוח של כמה סוגים של ניתוחי שבירה ובאבחון וטיפול במחלות מסוימות באזור עיניים זה.. כפי שאמר, זו בדיקה לא פולשנית, נמשך מספר דקות שאינו מצריך הרחבת אישון והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
PACHIMETRIA (אולטרסאונד ואולטרסאונד אופטי)
Pachymetry היא בדיקה אבחנתית שבאמצעותה מתקבלת מדידה מדויקת של עובי הקרנית, כלומר הכיפה השקופה מול הקשתית. (החלק הצבעוני של העין). הקרנית בתנאים רגילים במרכז היא עבה בערך 540 מיקרון, כלומר אלפיות המילימטר (0,54 מ"מ) והעובי גדל באזור הסמוך למרכז (על 550 מיקרון) ובפריפריאלי (650 מיקרון). בנוכחות מחלות מסוימות, הקרנית עשויה להיות עבה יותר או דקה יותר. את מדידת עובי הקרנית ניתן לבצע באמצעות בדיקת אולטרסאונד (פכימטריה קולית), על ידי קרינת אינפרא אדומה (פכימטריה אופטית) או דרך אוקטובר (של המקטע הקדמי). את כל שלוש השיטות ניתן לבצע במשרדנו. הפכימטריה מייצגת את הבחינה בסיסי בהליכי ניתוח שבירה משפיע על הקרנית, לעתים קרובות התניה (יחד עם אפילומטריה ופגם שבירה) בחירת סוג ההתערבות. לבסוף, זה הכרחי כגורם מתקן בהערכה של מדידת לחץ עיניים ביתר לחץ דם עיני וגלאוקומה. זו בדיקה לא פולשנית, נמשך מספר דקות שאינו מצריך הרחבת אישון (רק בפכימטריה קולית יש צורך בכמה טיפות של הרדמה מקומית) והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות
אישון סטטי ודינמי
זוהי בחינה שדרכה נמדד קוטר האישון הן בתנאי אור חזקים (fotopica) מאשר תאורה נמוכה (סקוטופיקה). המידע שנאסף באמצעות בדיקה זו משמש את רופא העיניים הן לחקר ניתוחי השבירה והן בניתוחי קטרקט מודרניים, מכיוון שקינטיקה של האישונים משפיעה באופן משמעותי על איכות התמונה המופקת על הרשתית. זו בדיקה לא פולשנית, נמשך מספר דקות שאינו מצריך הרחבת אישון והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות
SYNOCTOPHORUS
הסינופטופור הוא מכשיר עיניים הנחשב ל"תקן הזהב" לאבחון וטיפול מתקן של הפרעות בתפקוד השונות של תנועתיות העין., כמו פזילה, ambliopia, כפל ראיה, אתרופוריה, ecc. בשימוש על ידי האורטופסט, זה יכול לשמש כדי למדוד את זווית הפזילה, ההטרופוריות, מידת הסטריאופסיס, של היתוך והתכנסות והוא הכרחי לביצוע תרגילי שיקום תנועתיות עיניים. המכשיר מסוגל גם למדוד פזילה סמויה ומאפשרת לפעול באופן מיידי על מנת לתקן אותה לפני שהיא הופכת לידי ביטוי. מדובר במכשיר המצויד בשתי עיניות דרכן רואה המטופל שתי צלחות עם צלמיות וכפתורים שבאמצעותן ניתן להזיז את התמונות הנראות על ידי התרחקותן או התקרבותן ובכך להפעיל את שרירי העין.. זו בדיקה לא פולשנית, נמשך מספר דקות שאינו מצריך הזלפת טיפות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
מסך HESS-LANCASTER
המסך של הס-לנקסטר או בדיקה של הס-לנקסטר הינה בדיקת אבחון עיניים המאפשרת לך לאבחן ולתעד כל ליקוי בתנועתיות העין, אחראי על דיפלופיה, פזילה או שיתוק של שרירי העיניים. הבדיקה מורכבת מהערכת הקואורדינציה המוטורית של שתי העיניים והסטייה האפשרית שלהן בתנוחות המבט השונות, מצליחה להגדיר איזה שריר עיני אחראי לסטייה. במהלך הבחינה, המטופל מתבקש לשבת מול מסך מרובע ולהרכיב זוג משקפיים עם עדשה אחת אדומה וירוקה אחת. לבסוף, הוא מקבל לפיד ירוק שבעזרתו הוא יאיר את המטרה שמקרין האורטופסט. במהלך הבחינה, האורטופסט מדווח על הנקודות שהמטופל מאיר בבדיקה, ממנו מתקבל גרף המאפשר לאבחן נוכחות אפשרית של פגמים בתנועתיות העין. זוהי בדיקה לא פולשנית הניתנת לביצוע למטופלים בכל הגילאים, נמשך מספר דקות שאינו מצריך הזלפת טיפות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
מחקר של תפקוד הדמעות
שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בדיקה זו ובדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים. אלו בדיקות לא פולשניות, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
TBT, קריצה, לקרוע את המניסקוס
שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בדיקה זו ובדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים. אלו בדיקות לא פולשניות, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
מחקר של בלוטות המייבומיוס
שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בדיקה זו ובדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים. אלו בדיקות לא פולשניות, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
מחקר על התקדמות המיופיה הצירית בילדים (MYAH)
שימוש בכלי Myah של Topcon. (קשר https://topconmyah.com/), הסטודיו שלנו מצויד ב, ניתן לבצע בנוסף לבדיקות ממוחשבות ולא פולשניות ללימוד מלא של סרט הדמעות, כגון הדמיה של בלוטות המיבומיאן, המחקר האנליטי של המניסקוס הדמעתי, חקר תדירות המצמוץ והערכת סטייות בין מצמוצים, גם ביומטריה באמצעות התערבות אופטית עם קוהרנטיות נמוכה (כלומר המדידה האנטירופוסטריורית של גלגל העין). קוצר ראייה מתרחש עקב התארכות anteroposterior מוגזמת של גלגל העין (קוצר ראייה צירי). ההערכה היא כי 50% מאוכלוסיית העולם, כולל אזורי אירופה, להפוך לקוצר ראייה על ידי 20501. כלי MYAH בילדים מאפשר לך לעקוב אחר התקדמות קוצר הראייה ולהשוות את המדידות המתקבלות עם עקומות הגדילה לאורך צירי באמצעות מערך הנתונים הגדול שנאסף על ידי אוניברסיטת ארסמוס (רוטרדם, NL)3. היום שילוב נתונים אלה עם שימוש בדור חדש של עדשות, גם במגע וגם למשקפיים, בנוסף לתיקון פגם השבירה קוצר הראייה, ניתן לבצע "טיפול" שיכול להאט את התקדמות קוצר הראייה בקבוצת הגיל החל מ 4 אל 16 גיל. טבלאות Rx ו-Axial Length מאפשרות לך לעקוב אחר ההתקדמות ולנטר את יעילות הטיפול. MYAH מספק נתונים אלה כדי שתוכל להשוות שינויים לאורך זמן. זו בחינה, לא פולשנית, טיפות אינן מוזלפות ונמשכות מספר דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
1הולדן, תוֹאַר רִאשׁוֹן, פריקה, TR, ווילסון, דא וחב'. שכיחות עולמית של קוצר ראייה וקוצר ראייה גבוה ומגמות זמניות מ 2000 דרך 2050. רפואת עיניים. 2016; 123:1036–42.
2מנדל, P, בארו, EJ, נארו SA, et al. תוקף וחזרה של הביומטר העיני של אלאדין. חי. December 01, 2015. זמין מ
3קואורדינטות המשולבות במכשיר קוצר ראייה זה הן הנתונים העדכניים ביותר הזמינים ומקורן בקבוצת המחקר של קוצר ראייה של ארסמוס MC, רוטרדם
מחקר של פגמים שבירה אצל הילד יאללה 0 אל 5 שנים על ידי רפרקטומטריה עצמית
אוטו-רפרקטומטריה היא בדיקת אבחון ממוחשבת המסוגלת לקבוע את הערכה אובייקטיבית ליקויי ראייה, כמו קוצר ראייה, היפראופיה ואסטיגמציה. הבדיקה שבוצעה על ידי הרפרקטומטר האוטומטי, הוא מסוגל, תוך מספר שניות ובצורה לא פולשנית, לזהות את הפגם השבירה של העין הנתונה לבדיקה בדיוק מוחלט. הבחינה הקלה לביצוע, לא פולשנית, גם למבוגרים וגם לילדים, זה מתבצע עם כלים ממוחשבים דיוק גבוה. לרפרקטומטריה אוטומטית במשרדנו, זה קשור למדידת האורך הצירי באמצעות הכלי Myah מטופקון (קשר https://topconmyah.com/). לילדים מ 0 a 6 גיל, במקום זאת, נעשה שימוש ברפרקטומטר עצמי ממוחשב המאפשר רכישה של כל פגמים חזותיים במרחק של מעל 1 רכבת תחתית, מכשיר שתוכנן ונבנה במיוחד עבור החולים הקטנים הללו. זו בדיקה לא פולשנית, מטפטפים טיפות להרחבת אישונים ונמשכות מספר שניות. בתום ההערכה, המטופל הקטן יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בדיקת רגישות לצבע (טבליות אישיהרה)
תפיסת הצבעים היא תופעה מורכבת, עדיין לא הובהר לגמרי, אשר מושגת הודות לעיבוד קורטיקלי של מידע המועבר על ידי תאים מסוימים של הרשתית (גביעים) אשר רגישים לתפיסת האדום, של ירוק וכחול. פגם גנטי הכרוך בחוסר אחד או יותר מהתאים המיוחדים הללו גורם לחוסר תפיסה של כל הצבעים, מצב אמר אכרומטוספיה או רק של צבעים מסוימים אמרו דיסכרומטופיה (כולל ה עיוור צבעים). יתר על כן, ייתכנו אנשים הרגישים לכל שלושת הצבעים הבסיסיים (טריכרומטיזם), אבל הם חסרים, בדרגות שונות, של הקולטנים של אחד משלושת הצבעים הבסיסיים (דיסכרומטונומליות). הבדיקות שחוקרות שינויי צבע כאלה הן בעיקר מבחן אישיהרה והמבחן של פאנסוורת'-מונסל. הראשון הוא ההערכה בסדרה של 38 לוחות (זה “טבליות אישיהרה”) שלכל אחד מהם יש עיגולים רבים בגדלים וצבעים שונים המוכנים להגדיר "מספר" או "נתיב" שאנשים עם דיסכרומטופיה אינם יכולים לתפוס.. ה"לוחות של אישיהרה" הוא בחינה מהירה, כמה דקות, מכוון מעל הכל לזהות חולים הסובלים מדיכרומטופיה של הציר האדום-ירוק גם אם הם מסוגלים להגדיר את היקף הפגמים ברגישות הכרומטית.
בדיקת רגישות לצבע (פאנסוורת'-מונסל 100 מבחן ראיית צבע גוון).
תפיסת הצבעים היא תופעה מורכבת, עדיין לא הובהר לגמרי, אשר מושגת הודות לעיבוד קורטיקלי של מידע המועבר על ידי תאים מסוימים של הרשתית (גביעים) אשר רגישים לתפיסת האדום, של ירוק וכחול. פגם גנטי הכרוך בחוסר אחד או יותר מהתאים המיוחדים הללו גורם לחוסר תפיסה של כל הצבעים, מצב אמר אכרומטוספיה או רק של צבעים מסוימים אמרו דיסכרומטופיה (כולל ה עיוור צבעים). יתר על כן, ייתכנו אנשים הרגישים לכל שלושת הצבעים הבסיסיים (טריכרומטיזם), אבל הם חסרים, בדרגות שונות, של הקולטנים של אחד משלושת הצבעים הבסיסיים (דיסכרומטונומליות). הבדיקות שחוקרות שינויי צבע כאלה הן בעיקר מבחן אישיהרה והמבחן של פאנסוורת'-מונסל. לקריאה ראשונה בדיקת רגישות לצבע (טבליות אישיהרה). אני מבחן את פרנסוורת-מונסל 100 Hue Color Vision, o מבחן ראייה של מונסל, הוא מבחן שמעריך בדיוק ובספציפיות רבה יותר את נוכחותה של אנומליה בתפיסת הצבעים. אכן החולה חייב להזמין, לפי תפיסת הצבעים שלו, 100 אסימונים צבעוניים שיש ביניהם הבדלים זעירים ומכסים את כל הגוונים החזותיים המתוארים על ידי מערכת הצבעים של מונסל. סידור החלקים הצבעוניים מעובד לאחר מכן על ידי מחשב המזהה בדיוק רב כל חריגות בתפיסת הצבעים (כולל עיוורון צבעים). בחינה זו חשובה במיוחד עבור מעצבים, צלמים וצבעוניים, וכן בפרט ענפי ספורט הדורשים ראייה כרומטית מדויקת. הבחינה נמשכת בערך 20 דקות והאבחנה מדווחת מיד. ניתן לבצע את שתי הבדיקות במשרדנו ולאחר מכן המטופל יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בדיקת סטריאופסיס (לאנג I ו-II)
La חזון משקפת, המכונה גם ראייה סטריאוסקופית o stereopsis, זוהי היכולת של מערכת הראייה לחבר חלק קטן משדה הראייה שנראה בו זמנית על ידי שתי העיניים וליצור תמונה אחת. הצורה, הרוחב וחדות הראייה, של ראייה דו-עינית הם מאפיינים סובייקטיביים המושפעים מהגנטיקה והביולוגיה של העיניים, מהמורפולוגיה של הפנים (אף, מיקום ומרחק העין, לחיים, גבות, ecc), כמו גם תרבות, לניסיון ולידע של האובייקטים שנצפו. הראייה הדו-עינית תלויה ב מיזוג הכרוך בפעילות של השרירים החיצוניים של העין, למיקומם של צירי הראייה על האובייקט הנוגע בדבר והיכולת הנפשית להתאמן, משתי תמונות רשתית דומות, ייצוג חזותי יחיד. הסטריאו יכולת התפיסה היא שמאפשרת לך לשלב את התמונות המגיעות משתי העיניים, כי בשל מיקומם האנטומי השונה, יש פערי ראייה שמנוצלים על ידי המוח כדי לקבל מידע על העומק והמיקום המרחבי של האובייקט הממוקד ולכן סטריאופסיס מאפשר יצירת ראייה תלת מימדית. הלימוד דרך בדיקת היתוך וסטריאופסיס (מבחן סטריאו Lang I e II) הם בעלי חשיבות עליונה בפיתוח הראייה אצל ילדים מ 2 אל 5 שנים כשהם נותנים לנו מידע ישיר על מצב שיתוף הפעולה של שתי העיניים והעיבוד הקורטיקלי של התמונות ולהדגיש פזילה.
מבחן אמסלר
למרות שזה מבחן סובייקטיבי (פשוט מאבד את ההגדרה עבור פוסל במבחן) ואינו מסוגל להדגיש סקוטומות (שינויים בשדה הראייה) מתחת ל-6° שהוא הרוב מייצג בחינה קלה במיוחד לשימוש, דיר בבית ורגיש מספיק אם נעשה בזהירות כדי לקבוע אפילו קטן והתחלה רשתית, כמו גם לעקוב אחר אבולוציה של scotomas preexisting. בביצוע המבחן אמסלר, לחולה יש למצב את הרשת בכ 30 סנטימטר, עם תיקון לקצר רואי ואם תבחן את כל עין. רשת הבדיקה מסוגלת להעריך את המקולה כולה. בוהה בנקודה השחורה במרכז עם דגש (לחלוטין בלי להזיז את עיני מהתייחסות ליעד זה) עם תאורה טובה, אתה יכול לסמן את העיוותים, אי סדרים ועיוותים (מטמורפוספי) הרשת בהתכתבות עם שינויים אפשריים ברשתית מהקולרים foveali. לבדיקה זו פשוטה וסובייקטיבי, נעשה בזהירות, יכול להיות מאוד משמעותי לפתולוגיה של הקולרים וfoveal, כלומר אזור זה של הרשתית מוקדש לראייה חדה. נזהר שלא להזיז את העיניים מהנקודה השחורה, יש להקפיד על הריבועים, שתמיד צריכים להיות ישרים וללא הפרעות, אזורים של בלבול או עיוות. אם אלו היו קיימים, מומלץ לפנות לרופא העיניים שלך כדי להעמיק את חקר האזור המקולרי עם ביקור בפונדוס וב-OCT..
שווה בדיקה
המבחן של 4 Worth's lights היא בדיקה קלינית שמעריכה כיצד מועברות תמונות שנלכדו למוח. La חזון משקפת, המכונה גם ראייה סטריאוסקופית o stereopsis, זוהי היכולת של מערכת הראייה לחבר חלק קטן משדה הראייה שנראה בו זמנית על ידי שתי העיניים וליצור תמונה אחת. הצורה, הרוחב וחדות הראייה, של ראייה דו-עינית הם מאפיינים סובייקטיביים המושפעים מהגנטיקה והביולוגיה של העיניים, מהמורפולוגיה של הפנים (אף, מיקום ומרחק העין, לחיים, גבות, ecc), כמו גם תרבות, לניסיון ולידע של האובייקטים שנצפו. הראייה הדו-עינית תלויה ב מיזוג הכרוך בפעילות של השרירים החיצוניים של העין, למיקומם של צירי הראייה על האובייקט הנוגע בדבר והיכולת הנפשית להתאמן, משתי תמונות רשתית דומות, ייצוג חזותי יחיד. בתנאים רגילים, צירים החזותיים, הקווים הדמיוניים המחברים את האובייקט עם ה-fovee, להתכנס בנקודה אחת. המוח מקבל אפוא תמונה של אובייקט, מכל עין, ומאחד אותם בתמונה אחת. היכולת הזו נקראת מיזוג. במיזוג אנו מבחינים בשני היבטים: אחד מוטורי (מציין את היכולת ליישר את העיניים על מנת לשמור על היתוך חושי) ואחד חושי, היבטים המתרחשים בו זמנית. היתוך מתרחש רק אם התמונות הנשלחות למוח מגיעות מנקודות מתאימות ואם הן זהות בגודלן ובחדותן. מבחן WORTH משמש לחקר היתוך. המטופל נדרש להרכיב זוג משקפיים עם עדשות בצבעים שונים: אחד אדום ואחד ירוק ועשויים להתבונן 4 אורות של צורה וצבע שונים. הוא בודק, שניתן לבצע גם רחוק וגם קרוב, מאפשר לך להעריך את מידת היתוך הקורטיקלי של המטופל בנוכחות דיפלופיה או דיכוי של עין אחת ולהעריך את העין הדומיננטית.
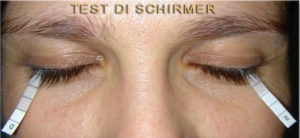
TEST DI SCHIRMER 1 ו - 2
מבחן שירמר שהוצע ב 1903 וכעת מתגברים על כלים ממוחשבים לחקר סרט הדמעות כמו המיה מטופקון (קשר https://topconmyah.com/), בשימוש בסטודיו שלנו, משמש כדי לקבוע אם העין מייצרת מספיק דמעות כדי לשמור עליה לחה. זה מבוצע עם מריחת רצועה קטנה של נייר גרף המונחת בין העין לעפעף. הבדיקה שלילית (נוֹרמָלִי) אם הקרעים שנספגו בנייר עולים על 1 10 מ"מ פנימה 5 דקות או חיובי (היפולאקרימיה חמורה אם פחות מ 10 מ"מ, היפולאקרימיה חמורה פחות מ-i 5 מ"מ). השימוש בטיפות עיניים מאלחשות מבטיח שרק הפרשת הדמעות הבסיסית נמדדת (מבחן ג'ונס). הפרשה משתנה בהתאם לגיל ולגורמים נוספים (הורמונלי, רוחב שפת העפעף, וכו '.) יכול להשפיע על רגישות הבדיקה.
טונומטריה (פנאומוטונומטריה גולדמן)
בטונומטריה אנו מתכוונים למדידת לחץ העין (מתח הקיים בתוך העין נקרא גם IOP מהראשי תיבות האנגלו-סכסיים Intra Ocular Pressure). מדידה זו יכולה להתבצע עם מה שנקרא טונומטר אפלאנציה (טונומטר גולדמן נחשב ל"תקן הזהב"), מכשיר שבאמצעות מגע עם הקרנית מסוגל לבצע את המדידה ובמקרה זה מטפטפים כמה טיפות של חומר הרדמה טיפות עיניים וצבע. (פלואורסצנה) מ ואלטרנטיבי, בסטודיו שלנו, ניתן להשתמש בטונומטר הנשימה (pneumotonometria) שאינו מצריך מגע של מכשיר עם הקרנית, לכן אין צורך בהזלפה של חומר הרדמה או צבע ומדידת הלחץ התוך עיני מתקבלת באמצעות נשיפה קלה של אוויר המכוונת לעין המטופל. יתר על כן, מכשיר זה מסוגל לזהות את עובי הקרנית (ראה פאכימטריה), תיקון הערך הנמדד עם זה שנמצא בפועל בתוך העין באמצעות אלגוריתם. מדידת לחץ בעיניים היא בדיקה הכרחית במניעה ובניטור של גלאוקומה, מחלה ערמומית וחסרת הערכה שעלולה לגרום לנזק בלתי הפיך לשדה הראייה והראייה.
טופוגרפיה ממוחשבת של הקרנית
טופוגרפיית הקרנית, נקראת גם מפת הקרנית, היא בדיקה החוקרת את העקמומיות של המשטח הקדמי של הקרנית, בכל נקודה. הנקודות בעלות אותה עקמומיות מצוינות אז בתדפיס הבדיקה באותו צבע, והתדפיס הזה בסופו של דבר דומה למפה גיאוגרפית עם קווי המתאר שלה בצבע, שמזדהים, עם צבע כחול, למשל הים ומעמקיו, בעוד עם הצבע האדום העליון של הר געש. טופוגרפיה של הקרנית היא שימושית מאוד, במיוחד בציפייה להתערבות שבירה; זה מאפשר למנתח לדעת אם לקרנית יש צורה נורמלית, אלא גם לזהות אסטיגמציה לא סדירה הנגרמת מהטבעה על הקרנית של שימוש מופרז של עדשות מגע (תופעה שנקראת warpage), קרטוקונוס וחריגות בעובי אחרות. זה גם מאפשר לך להבין אם הקרנית, ad esempio, עבר ניתוח ולהדגיש כל טראומה קודמת או גם כדי ללמוד את התוצאה של ניתוח השבירה.
ביקור אורתופטי
האורטופיסט (או עוזר ברפואת עיניים) היא הדמות המקצועית התומכת ברופא העיניים, במניעה, בהערכה ושיקום חזותי של הפרעות מוטוריות ותחושתיות בראייה. אז עם ה בקר orthoptic, האורטופיסט לא רק מסוגל להעריך את הנוכחות האפשרית של שינוי במערכת העצבית-שרירית של העיניים (פזילה, ביטול, כפל ראיה, אקסופוריה, אזפוריה, גירעון התכנסות, וכו '.), אלא גם לטפל במחלות אלו בסינרגיה עם רופא העיניים ולעתים קרובות, בחולים קטנים, עם הורים, על מנת לשחזר את האיזון הנוירו-תפקודי הנכון של תנועתיות העין ותפקוד הראייה. אכן, האורטופיסט, בסינרגיה עם רופא העיניים, דואגת לטיפול של אמבליופיה או עין עצלה, או מצב זה שבו נוצרת ירידה בחדות הראייה בעין אחת (או לעתים רחוקות יותר שניהם) נקבע על ידי פגם ראייה שונה בין שתי העיניים, פזילה או שינויים אחרים במערכת הראייה. זה שימושי גם במחקר של חולים המועמדים לניתוח שבירה ואלה עם פגם שבירה גבוה בניתוח קטרקט. הבדיקה האורטופטית היא בדיקה, לא פולשנית, טיפות לא מוזלפות הוא מתמשך 20-30 דקות והמטופל בתום ההערכה יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.
בדיקת עיניים לילדים
התפתחות הראייה בלידה רק מתחילה ורק במהלך הבאות 6 שנים יושלמו. לכן זה חיוני, הערכה לוח שנה של בדיקות עיניים ואורתופטיות שאותם הם עשויים להדגיש בעיית ראייה שהילד אינו מסוגל לתפוס או להפגין.
אז הנה התורים המומלצים לילדים שלנו:
1° שליטה. זה מתבצע בימים שלאחר הלידה, בדרך כלל מרופא הילדים, עם מבחן מיון (בדיקת רפלקס אדום) המשמש לחשוף פתולוגיות חמורות כגון רטינובלסטומה, קטרקט מולד, גלאוקומה מולדת או חריגות מולדות אחרות. הערכת קרקעית הקרקע, מבוצע על ידי רופא העיניים, זה גם "חובה" לילדים שנולדו בפגים, מכיוון שהם עלולים לפתח רטינופתיה של פגים (ROP).
2° שליטה. בתוך השנה הראשונה לחיים בלידות מוקדמות, בין אם הם מפתחים רטינופתיה של פגים או לא, שכן הסיכון לפתח ליקויי ראייה ופזילה אצל נבדקים אלו גדול יותר מאשר בלידות מלאות. במהלך שנת החיים הראשונה יש לבדוק גם ילדים לאמהות שנדבקו בה מחלות במהלך ההריון, כגון טוקסופלזמה או אדמת, ילדים עם בני משפחה עם מחלת רשתית בעל אופי תורשתי והילדים שאליהם רופא הילדים בודק (לאחר 6 חודשים) ו'תנועות עיניים חריגות או סטיות פזילה שיכול להיות קשור או לא קשור לפגמים שבירה.
3° שליטה. איי 3 גיל, גם אם הילד לא מתלונן על אי נוחות, יש לבצע בדיקת עיניים מלאה, חיוני לזיהוי חריגות בתנועתיות השבירה והעיניים, לאבחן כל ambliopia, (מה שנקרא עין עצלה) ולבצע את הטיפול הדרוש בהקדם האפשרי.
4° שליטה. A 5/6 גיל במקביל לתחילת בית הספר היסודי. בגיל הזה אני פגמים חזותיים יש לתקן אותם באופן מיידי כדי להבטיח את חדות הראייה הטובה ביותר וכדי לנהל טוב יותר את האבולוציה שלהם.
5° שליטה. A 8 גיל מכיוון שהופעת קוצר ראייה מתרחשת לעתים קרובות בגיל זה, במיוחד אם יש היסטוריה משפחתית של פגם שבירה זה.
כתוצאה מכך להמשיך בבדיקות עיניים תקופתיות לפי האינדיקציות שסופקו על ידי רופא העיניים.
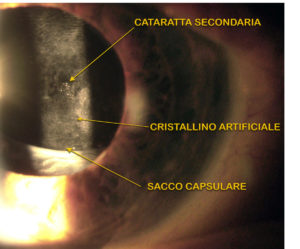
YAG LASER CAPSULOTOMIA
מספר חודשים או שנים לאחר ניתוח הקטרקט בין ה 20 וה 30% של העיניים, לקפסולה (השכבה החיצונית א “אַרְנָק” של העדשה) היכן ממוקמת העדשה המלאכותית, זה יכול להיות אטום בגבו ולגרום להפחתה בראייה (קטרקט משני). אטימות זו ניתנת לביטול לצמיתות על ידי טיפול לייזר (לייזר capsulotomia YAG). טיפול לא פולשני ללא כאבים הנמשך מספר דקות המצריך רק הזלפת טיפות עיניים להרחבת אישונים ואולי חומרי הרדמה למריחת עדשת מגע. בתום הפגישה, המטופל יכול לחדש את פעילותו ללא אמצעי זהירות או אזהרות מיוחדות.

פגישות עם דר.. בנדטי
393 3300030 תן לה 9.00 אל 10.00
פגישות עם ד"ר ברטוליני
0744 205278 תן לה 9.00 אל 13.00