Exámenes de especialistas
ABERROMETRÍA TOPOGRÁFICA
La aberraciones son las deformaciones de la señal luminosa (frente de onda) que este sufre al atravesar la córnea, la lente, el humor acuoso, el cuerpo vítreo antes de llegar a la retina. Incluso la hipermetropía, el astigmatismo y la miopía representan aberraciones oculares (orden bajo). La aberrometría corneal es una prueba de diagnóstico que le permite verificar cualquier cambio en la superficie anterior de la córnea y se usa para una evaluación preoperatoria de la cirugía refractiva corneal o para una evaluación del resultado refractivo después de la cirugía refractiva.. Para la mayor precisión del resultado de esta prueba diagnóstica se aconseja suspender las lentillas 3-4 días antes, si usa lentes de contacto blandas y al menos 2 semanas antes si usa lentes permeables al gas o semirrígidos. es un examen informatizado, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
LÁSER DE ARGÓN
 se utiliza en oftalmología para tratar áreas enfermas de la retina (como en la retinopatía diabética o en las oclusiones vasculares de la retina) o en otros casos para "soldar" la retina alrededor de lesiones que podrían conducir a un desprendimiento de retina (tratamiento para agujeros de retina, lacerazioni retiniche, o degeneraciones regmatógenas de la periferia de la retina). Con su acción térmica, el láser de argón produce un "fotocoagulación" (a todos los efectos una "quemadura") de la retina con la ventaja de secar y evitar la formación de nuevos vasos en retinopatía diabética y oclusiones vasculares y una adherencia tenaz como "presa"En las laceraciones, en agujeros y degeneraciones periféricas. Sin embargo, es un tratamiento no invasivo., (Se instilan gotas para la dilatación pupilar y unas gotas de anestésico para colocar una lente específica en el ojo.). La duración varía según el tipo de lesión a tratar (pero suele ser unos minutos) al finalizar el paciente puede retomar sus actividades pero es recomendable tener presente un acompañante.
se utiliza en oftalmología para tratar áreas enfermas de la retina (como en la retinopatía diabética o en las oclusiones vasculares de la retina) o en otros casos para "soldar" la retina alrededor de lesiones que podrían conducir a un desprendimiento de retina (tratamiento para agujeros de retina, lacerazioni retiniche, o degeneraciones regmatógenas de la periferia de la retina). Con su acción térmica, el láser de argón produce un "fotocoagulación" (a todos los efectos una "quemadura") de la retina con la ventaja de secar y evitar la formación de nuevos vasos en retinopatía diabética y oclusiones vasculares y una adherencia tenaz como "presa"En las laceraciones, en agujeros y degeneraciones periféricas. Sin embargo, es un tratamiento no invasivo., (Se instilan gotas para la dilatación pupilar y unas gotas de anestésico para colocar una lente específica en el ojo.). La duración varía según el tipo de lesión a tratar (pero suele ser unos minutos) al finalizar el paciente puede retomar sus actividades pero es recomendable tener presente un acompañante.
AUTOQUERATOMETRIA
La autoqueratometría es un examen instrumental que consiste en medición de la curvatura externa de la córnea para identificar cualquier error de refracción del ojo, como en el caso del astigmatismo y se realiza mediante un instrumento llamado autoqueratómetro, informatizado hoy (mientras que la queratometría u oftalmometría, queratómetro de Javal utilizado- Schiotz). es un examen util, junto con la topografía, en el diagnostico de la Queratocono, una rara enfermedad de la córnea, pero a veces inhabilita fuertemente la función visual. Como se mencionó, es un examen computarizado., no invasiva, no se instilan gotas y dura unos segundos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
AUTOREFRACTOMETRIA
La autorrefractometría es una prueba diagnóstica computarizada capaz de determinar la evaluación objetiva defectos de la vista, como la miopía, hipermetropía y astigmatismo. La prueba realizada por el refractómetro automático, el es capaz, en pocos segundos y de forma no invasiva, para identificar el defecto refractivo del ojo sometido al examen con absoluta precisión. El examen fácil de realizar, no invasiva, tanto para adultos como para niños, se realiza con herramientas computarizadas de alta precisión. para niños de 0 un 6 años, en nuestro estudio, se utiliza un refractómetro automático que permite la adquisición de cualquier defecto visual a una distancia de más de 1 metro, instrumento especialmente diseñado y construido para estos pequeños pacientes. es un examen informatizado, no invasiva, no se instilan gotas y dura unos segundos. Al final de la evaluación, el paciente puede reanudar sus actividades sin precauciones o advertencias particulares..
BIOMETRIA
La biometría es una prueba de diagnóstico del ojo que es capaz, en pocos segundos y de forma no invasiva, para medir con mucha precisión tanto su longitud anteroposterior como otras estructuras del globo ocular. La biometría puede ser ultrasónica y óptica.. La biometría por ultrasonido se realiza mediante el uso de una sonda de ultrasonido. (un escaneo), mientras que la biometría óptica, introducción más reciente en la práctica clínica, se basa en la interferometría óptica de coherencia parcial y utiliza un haz de luz. Ambos se pueden utilizar para el cálculo del cristalino artificial que luego se implanta en la cirugía de cataratas y estos métodos se pueden utilizar en nuestro estudio.. Un uso reciente de la biometría óptica, es el del estudio de la progresión de la miopía en niños y adolescentes capaz de determinar el aumento de la longitud anteroposterior del globo ocular independientemente de los fenómenos acomodativos (miah topcon. Enlace https://topconmyah.com/) y por tanto prescribir lentes de última generación que permitan, no solo la corrección de la miopía, pero que suponen un "tratamiento" destinado a frenar la progresión de la miopía en este grupo de edad de pacientes jóvenes.
Son exámenes informatizados., no invasivo con una duración de unos minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares. La biometría por ultrasonido implica la instilación de gotas anestésicas.
PERO (acrónimo tiempo de ruptura)
Es una prueba para la evaluación de la función lagrimal que, combinada con otras pruebas, nos ayuda en el diagnóstico deojo seco. Propuesto por Norn en 1969, se expresa en el tiempo en segundos que transcurre entre un parpadeo y la formación de la primera "mancha seca" (zona oscura), en la película precorneal, indicador de la estabilidad de la película lagrimal. Un valor de META ≥ 10 segundo es normal. Un valor META ≤ 10 sec es patológico e indica ojo seco. La Tiempo de ruptura de lágrimas no invasivo (NIBUT) Es el tiempo que transcurre entre un parpadeo y la formación de deformaciones en un patrón reflejado en la córnea. Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar este test y pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos. Son exámenes informatizados., no invasivo con una duración de unos minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
CAMPO DE VISIÓN COMPUTERIZADO
El campo visual es toda la porción de espacio vista por el ojo cuando fija un punto definido frente a él.. Luego el examen del campo visual, le permite estudiar la integridad de las vías ópticas desde el ojo hasta la corteza occipital donde llevan la información visual. Es por tanto un examen fundamental para el estudio de enfermedades como el glaucoma, para algunas patologías que involucran la retina central o periférica, en trastornos y enfermedades relacionadas con el nervio óptico y las vías ópticas cerebrales y también en la ptosis palpebral. es un examen informatizado, no invasiva, no se instilan gotas y de una duración media de 20-30 minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
CURVA DE PRESIÓN INTRAOCULAR PARA GLAUCOMA
La presión intraocular no es constante a lo largo del día y se pueden detectar aumentos de presión que pueden escapar a una sola medición. En tales casos puede ser necesario, mediante la tonometria, comprobar la presión intraocular varias veces a lo largo del día y luego trazar una curva diaria que nos permita tener más precisión en la evolución de la hipertensión ocular hacia el glaucoma.
ULTRASONIDO DE' ÁNGULO IRIDO-CORNEAL DEL SEGMENTO ANTERIOR (UBM)
La ecografía ocular del segmento anterior utiliza ultrasonidos para visualizar las estructuras internas del ojo. Los ultrasonidos rebotan en los tejidos, generando «mañana» que se recopilan y procesan para formar imágenes de diagnóstico. La Microscopía Ultra Bio (UBM) resalta las estructuras del segmento anterior del ojo que de otro modo no serían visibles, en particular, le permite ver el ancho del ángulo del iris corneal y el cuerpo ciliar. Por ello está indicado en el control del glaucoma de ángulo estrecho y en la valoración del riesgo de oclusión del ángulo corneal del iris y del consecuente glaucoma agudo.. Está ’ también útil para el estudio de patologías corneales, del iris y del ángulo iridocorneal. También es importante para evaluar el éxito de numerosas cirugías.. El examen no es invasivo y no requiere ninguna preparación.: después de administrar un colirio anestésico, se coloca entre los párpados una copa de silicona llena de solución fisiológica en la que se sumerge la sonda conectada al ultrasonido.
ULTRASONIDO DE OJOS
La ecografía ocular del segmento anterior utiliza ultrasonidos para visualizar las estructuras internas del ojo. Los ultrasonidos rebotan en los tejidos, generando «mañana» que se recopilan y procesan para formar imágenes de diagnóstico. La ecografía ocular es más útil cuando existen opacidades de los medios ópticos que impiden la visualización del fondo de ojo.: una catarata avanzada o, por ejemplo, una hemorragia en el vítreo. La ecografía orbitaria permite estudiar la glándula lagrimal, los músculos oculomotores, el nervio óptico y otras estructuras de la órbita. El examen no es invasivo y no requiere ninguna preparación.: después de administrar un colirio anestésico, se coloca gel en el párpado cerrado y se coloca la sonda de ultrasonido o gotas de anestésico en los músculos oculares.
EXAMEN DE LA PELÍCULA LÁGRIMA
Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar este test y pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos. es un examen, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
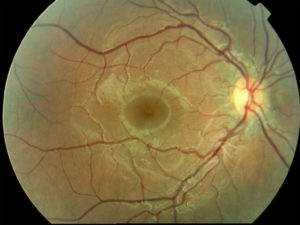
EXAMEN DEL FONDO OCULAR
Examen de fondo de ojo (o del rancho del ojo), es un examen oftalmológico de diagnóstico a través del cual el oftalmólogo estudia las estructuras internas del ojo: el cuerpo vítreo, la retina (tanto en la zona central, este mancha, por la posible presencia de degeneración macular u otras afecciones maculares, tanto la periferia, área anatómica de la que puede originarse un desprendimiento de retina debido a la presencia de áreas degenerativas localizadas aquí), la nervio óptico y eso estado de la circulación retiniana, tanto arterial como venosa (el oftalmólogo es el único médico capaz de ver el "estado" de los vasos del cuerpo humano). Es un examen no invasivo y requiere dilatación de la pupila. (cuya duración, excepto en casos especiales, se trata de 1-2 horas) y se puede realizar con diversos instrumentos más o menos sofisticados para una mejor y más profunda exploración de las estructuras internas del ojo. Al final de la evaluación, el paciente puede reanudar sus actividades sin precauciones o advertencias particulares..
EXAMEN VISUS
Laesame del visus o medida de la agudeza visual es el examen a través del cual los oftalmólogos pueden evaluar la capacidad visual real de los ojos del paciente. Se hace preguntando al paciente, examinar un ojo a la vez, leer las letras proyectadas en una mesa (este ottotipo) o visto en una computadora en particular, las cuales presentan paulatinamente un tamaño decreciente cuyas líneas corresponden a “décimas de vista” (la prima riga equivale a 1/10 y así; si el paciente lee 3 las lineas tendran 3/10, si el lee 10 las lineas tendran 10/10 en vista). Durante esta medición, el oftalmólogo también puede evaluar la "Mejor corrección óptica" para ese ojo en particular (que luego escribirá en la prescripción de lentes para anteojos) que le permite leer el 10/10 o lo que ese ojo puede leer. Muchos pacientes confunden las "décimas", que representan las líneas que el ojo puede leer con o sin gafas con "dioptrías" que representan en cambio la medida de la potencia de las lentes que al colocarlos ante el ojo permiten leer las "décimas". Son exámenes informatizados., no invasivo con una duración de unos minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares. Para la mayor precisión del resultado de este examen y para una correcta prescripción de las gafas (y/o lentes de contacto) es recomendable suspender el uso de lentes de contacto 3-4 días antes, si usa lentes de contacto blandas y al menos 2 semanas antes si usa lentes permeables al gas o semirrígidos. En nuestro estudio la evaluación de la mejor corrección óptica, se puede hacer usando una herramienta computarizada (foróptero), y es en cualquier caso un examen no invasivo, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
PRUEBA DE SENSIBILIDAD AL CONTRASTE
La contraste brillante es la capacidad de percibir la más mínima diferencia en el brillo (matiz) entre dos superficies adyacentes del mismo color, representando en su máxima escala ese fenómeno que nos permite, ad esempio, la distinción de caracteres impresos en una hoja blanca. Esta sensibilidad es muy alta., pero empeora en algunas enfermedades oculares que involucran la retina, el nervio óptico y en algunas enfermedades, como la diabetes, el glaucoma, como resultado de la cirugía refractiva, en tomar algunos medicamentos, también varía con la edad y está influenciado por la agudeza visual, la calidad de la corrección óptica usada (lentes de contacto o anteojos), el diametro de la pupila, la presencia de opacidades corneales o la presencia de una catarata. La medición se realiza mediante un optotipo con pantalla LCD donde se visualizan líneas formadas por letras del mismo tamaño, del mismo color pero de diferente tono, que se reduce cada vez más hasta que el sujeto ya no puede distinguir las letras. El examen así como para el estudio de las enfermedades antes mencionadas es obligatorio para la expedición del carnet de conducir o en algunos deportes. es un examen informatizado, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
EXAMEN ORTOPTICO
el ortopedista (o auxiliar en oftalmología) es la figura profesional que apoya al oftalmólogo, en prevención, en la evaluación y rehabilitación visual de los trastornos motores y sensoriales de la visión. Así que con el visite ortóptica, el ortoptista no sólo es capaz de valorar la posible presencia de una alteración en el sistema neuromuscular de los ojos (estrabismo, abolición, diplopia, exoforia, esoforia, déficit de convergencia, etc.), sino también para tratar estas enfermedades en sinergia con el oftalmólogo y, a menudo,, en pacientes pequeños, con padres, para recuperar el correcto equilibrio neurofuncional de la motilidad ocular y la función visual. También es útil en el estudio de pacientes candidatos a cirugía refractiva y aquellos con defecto refractivo alto en cirugía de catarata.. El examen ortóptico es un examen, no invasiva, las gotas no se instilan es duradera 20-30 minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
ESOFTALMOMETRIA
Exoftalmometría es el examen que permite al oftalmólogo evaluar la protrusión de los globos oculares tomando como referencia el borde óseo de la órbita temporal. Se realiza apoyándose en una regla graduada (Exoftalmolmetro de Hertel) en el borde exterior de la órbita de ambos ojos y a través de un sistema de espejos, es posible medir la distancia en milímetros del vértice de la córnea desde el borde orbital. Tales valores, en condiciones fisiológicas, varían en relación con la forma de la órbita y la longitud del globo ocular, pero se consideran valores normales aquellos entre i 10 ed i 16 mm, en mujeres y niños y entre 14 ed i 20 mm en hombres. En condiciones patológicas, venir en la enfermedad de Graves (hipertiroidismo) debido al engrosamiento de los músculos oculares o la presencia de lesiones que ocupan espacio dentro de la órbita, como un quiste, angiomas, tumores o aneurismas, estos valores pueden exceder 28-30 mm. es un examen, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
FOTO HD DEL SEGMENTO DELANTERO
La fotografía del segmento anterior del ojo permite documentar y monitorear el crecimiento de patologías que afectan los párpados (en, verrugas, tumores, ectropion entropion ecc), conjuntiva (papilomas, quiste), de la esclerótica y la córnea (grasa, pterigión, cicatrices), de la pupila y el iris (en, neoformaciones), del ángulo del iris corneal y del cristalino. La exploración se realiza con lámpara de hendidura y en nuestra consulta es posible disponer de una resolución HD documental de las patologías mencionadas. es un examen, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
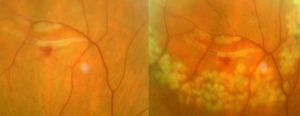
FOTO DEL SEGMENTO TRASERO
La fotografía de fondo de ojo nos permite documentar patologías que afectan a la mácula, de retina, del nervio óptico y la circulación de los vasos retinianos (trombosis venosa, oclusión arterial), como por ejemplo en la diabetes, en hipertensión arterial, etc.. Es muy importante documentar el área macular (degeneración macular relacionada con la) y el estudio de las fibras del nervio óptico. es un examen, no invasiva, Se instilan gotas para la dilatación de la pupila., dura unos minutos y al final de la evaluación el paciente puede retomar sus actividades sin precauciones ni advertencias particulares.
Gonioscopia
La gonioscopia es un método de diagnóstico utilizado por el oftalmólogo para explorar ángulo irido-corneal (es decir, el ángulo anatómico que se forma entre la córnea y el iris). El propósito de esta investigación es evaluar sobre todo si el ángulo iridocorneal es abierto o estrecho, permitiendo así el diagnóstico de glaucoma de ángulo estrecho o resaltar patologías de esta pequeña región oculta del ojo (en, sinechie, etc.). El examen se realiza bajo la lámpara de hendidura utilizando una lente equipada con un espejo inclinado a 62° (Lente de Goldmann), que se coloca sobre la córnea después de la instilación de gotas anestésicas y la aplicación de una capa de metilcelulosa. es un examen, no invasivo con una duración de unos minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
LÁSER DE IRIDECTOMIA YAG
El ángulo iridocorneal (es decir, el ángulo anatómico que se forma entre la córnea y el iris), contiene el "trabeculado", que es el filtro por el que el agua producida sale del ojo. El ángulo se puede examinar con un método llamado "gonioscopia". (ver). En particular ojos predispuestos, como en bulbos pequeños o con hipermetropía alta, con la dilatación pupilar, el ángulo puede cerrarse repentinamente causando un aumento repentino de la presión ocular, que puede causar daño irreversible al nervio óptico y posible pérdida de visión (ataque agudo de glaucoma de ángulo estrecho). L’iridotomía láser yag es el tratamiento de elección en el glaucoma de ángulo cerrado y en los ojos con riesgo para esta condición: aquellos que tienen un ángulo cerrado en al menos la mitad del ojo y presión ocular alta (glaucoma de ángulo estrecho) y aquellos que tienen un ángulo cerrado pero presión ocular normal y sin daño en el nervio óptico, como tratamiento preventivo. La iridotomía láser yag en estos ojos crea un "agujero" en la periferia del iris, evitando así que la esquina pueda cerrarse y aumente la presión del ojo. Se instilan gotas en el ojo media hora antes del tratamiento, achicando la pupila (mióticos). Luego se inculcan, unas gotas de anestésico para colocar una lente específica en la córnea con metilcelulosa para realizar el tratamiento con láser. El procedimiento suele durar 5-10 minutos y el paciente puede sentir en algunos casos un ligero dolor que dura unos segundos.
Octubre (tomografía de la región macular, nervio óptico y fibras nerviosas)
L'octubre (del acrónimo anglosajón de Optical Coherence Tomography o tomografía de coherencia óptica) es una técnica diagnóstica no invasiva reciente que permite, sin entrar en contacto con el ojo, obtener a través de una serie de fotografías tomadas utilizando el reflejo del láser y los rayos infrarrojos enviados sobre la retina, imágenes "in vivo" de la propia retina (con precisión, dependiendo de las herramientas, que llega hasta 5 micrón) que posteriormente procesa su computadora, Hacer visible, en secciones "tomográficas", los detalles más pequeños del área retiniana examinada. El análisis de estas imágenes permite resaltar todas las condiciones patológicas que afectan al segmento anterior (OCT del segmento anterior) y el polo posterior del paciente. Por tanto, la OCT es útil en el diagnóstico de enfermedades degenerativas de la retina. (Degeneración macular relacionada con la edad, etc. ), en arrugas maculares (en los síndromes de interfase), en los agujeros maculares, en formas vasculares (trombosis, etc), en la retinopatía diabética (edema macular diabetico, ecc), en el coroiditis central serosa, en formas tumorales, sino también en el control posquirúrgico de pacientes con desprendimiento de retina u otras enfermedades de la retina. La OCT también permite el estudio del disco óptico, células ganglionares, de la capa de fibras nerviosas que componen el nervio óptico, representando el examen esencial aunque sea complementario, junto con el campo de visión, paquimetría y tonometría, en la evaluación preventiva y seguimiento de la enfermedad glaucomatosa. La OCT es el examen indispensable en el diagnóstico y evaluación del curso de la degeneración macular asociada a la edad así como en la prescripción y el momento de la terapia intravítrea para la evolución de esta patología El examen también permite evaluar qué recuperación visual puede tener un paciente a punto de someterse a una cirugía de cataratas o de retina. Como se ha mencionado, es un examen no invasivo, con una duración de unos minutos que también se puede realizar sin dilatación de la pupila y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
LA OCT DEL SEGMENTO ANTERIOR.
L'octubre (del acrónimo anglosajón de Optical Coherence Tomography o tomografía de coherencia óptica) es una técnica diagnóstica no invasiva reciente que permite, sin entrar en contacto con el ojo, obtener a través de una serie de fotografías tomadas mediante la reflexión de rayos láser e infrarrojos enviados sobre el segmento anterior del ojo para obtener imágenes de alta resolución de la córnea, de la cámara anterior, del iris, del ángulo iridocorneal, de la pupila y el cristalino. Es de fundamental importancia en la predicción y evolución postoperatoria de algunos tipos de cirugía refractiva y en el diagnóstico y tratamiento de algunas enfermedades de esta región ocular.. Como se ha mencionado, es un examen no invasivo, con una duración de unos minutos que no requiere dilatación de la pupila y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones ni advertencias particulares.
PACIMETRIA (ultrasonido y ultrasonido óptico)
La paquimetría es una prueba diagnóstica mediante la cual se obtiene una medida precisa del grosor de la córnea, es decir, la cúpula transparente que se encuentra frente al iris. (la parte coloreada del ojo). La córnea en condiciones normales en el centro es aproximadamente gruesa 540 micrón, es decir, milésimas de milímetro (0,54 mm) y el espesor aumenta en el área cerca del centro (sobre 550 micrón) y en el periferico (650 micrón). En presencia de algunas enfermedades, la córnea puede ser más gruesa o más delgada. La medición del grosor de la córnea se puede realizar con una sonda de ultrasonido (paquimetría ultrasónica), por radiación infrarroja (paquimetría óptica) o a través de OCT (del segmento anterior). Los tres métodos se pueden realizar en nuestra oficina.. La paquimetría representa el examen. fundamental en los procedimientos de cirugía refractiva afectando la córnea, a menudo acondicionado (junto con pupilometría y defecto refractivo) la elección del tipo de intervención. Finalmente, es indispensable como factor corrector en la evaluación de medición de la presión ocular en hipertensión ocular y glaucoma. Es un examen no invasivo, de unos minutos de duración que no requiere dilatación pupilar (solo en paquimetría ultrasónica se necesitan unas gotas de anestésico local) y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares
PUPILOMETRÍA ESTÁTICA Y DINÁMICA
Es un examen a través del cual se mide el diámetro de la pupila tanto en condiciones de luz fuerte (fotopica) que poca luz (escotópica). La información recopilada a través de este examen es utilizada por el oftalmólogo tanto para el estudio de la cirugía refractiva como en la cirugía moderna de cataratas., porque la cinética pupilar afecta significativamente la calidad de la imagen producida en la retina. Es un examen no invasivo, con una duración de unos minutos que no requiere dilatación de la pupila y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones ni advertencias particulares
SINOCTÓFORO
El sinoptóforo es un instrumento oftalmológico considerado el "estándar de oro" para el diagnóstico y tratamiento correctivo de las diversas disfunciones de la motilidad ocular, como entrecerrar los ojos, Ambliopía, diplopia, eteroforia, ecc. Utilizado por el ortopedista, se puede utilizar para medir el ángulo de estrabismo, las heteroforias, el grado de estereopsis, de fusión y convergencia y es indispensable para realizar ejercicios de rehabilitación de la motilidad ocular. El instrumento es capaz de medir también el estrabismo latente permitiendo actuar con prontitud para corregirlo antes de que se manifieste.. Es un dispositivo provisto de dos oculares a través de los cuales el paciente ve dos placas con figuritas y botones mediante los cuales se pueden mover las imágenes vistas haciéndolas alejar o acercar, ejercitando así los músculos oculares.. Es un examen no invasivo, con una duración de unos minutos que no requiere la instilación de gotas y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
PANTALLA HESS-LANCASTER
la pantalla de Hess-Lancaster o prueba de Hess-Lancaster es una prueba diagnóstica oftalmológica que permite diagnosticar y documentar cualquier defecto en la motilidad ocular, responsable de la diplopía, estrabismo o parálisis de los músculos oculares. El test consiste en evaluar la coordinación motora de los dos ojos y su posible desviación en las distintas posiciones de la mirada, consiguiendo definir qué músculo ocular es el responsable de la desviación.. Durante el examen, se le pide al paciente que se siente frente a una pantalla cuadrada y use un par de anteojos con una lente roja y otra verde. Finalmente, se le entrega una antorcha verde con la que iluminará la mira proyectada por el ortopedista.. Durante el examen, el ortoptista informa los puntos iluminados por el paciente en la prueba, del cual se obtiene un gráfico que permite diagnosticar la posible presencia de defectos en la motilidad ocular. Es un examen no invasivo que se puede realizar en pacientes de todas las edades., con una duración de unos minutos que no requiere la instilación de gotas y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
ESTUDIO DE LA FUNCIÓN LACRIMAL
Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar este test y pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos. Son pruebas no invasivas, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
TBT, guiño, menisco lagrimal
Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar este test y pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos. Son pruebas no invasivas, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
ESTUDIO DE LAS GLÁNDULAS DE MEIBOMIO
Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar este test y pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos. Son pruebas no invasivas, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
ESTUDIO DE LA PROGRESIÓN DE LA MIOPÍA AXIAL EN NIÑOS (MYAH)
Uso de la herramienta Myah de Topcon. (Enlace https://topconmyah.com/), nuestro estudio está equipado con, es posible realizar además pruebas informatizadas y no invasivas para el estudio completo de la película lagrimal, como imágenes de las glándulas de Meibomio, el estudio analítico del menisco lagrimal, el estudio de la frecuencia de parpadeo y la evaluación de las aberraciones entre parpadeos, también biometría mediante interferometría óptica de baja coherencia (es decir, la medida anteroposterior del globo ocular). La miopía se produce por un alargamiento anteroposterior excesivo del globo ocular. (miopía axial). Se estima que el 50% de la población mundial, incluidas las regiones europeas, volverse miope por 20501. La herramienta MYAH en niños le permite monitorear la progresión de la miopía y comparar las medidas obtenidas con las curvas de crecimiento para la longitud axial utilizando el gran conjunto de datos recopilados por la Universidad Erasmus (Róterdam, Países Bajos)3. Hoy integrando estos datos con el uso de una nueva generación de lentes, tanto en contacto como para gafas, además de corregir el defecto refractivo miope, se puede realizar un "tratamiento" que puede ralentizar la progresión de la miopía en el grupo de edad de 4 a 16 años. Los gráficos Rx y Longitud Axial le permiten monitorear la progresión y monitorear la efectividad del tratamiento. MYAH proporciona estos datos para que pueda comparar los cambios a lo largo del tiempo. es un examen, no invasiva, no se instilan gotas y dura unos minutos y el paciente al final de la evaluación puede retomar sus actividades sin precauciones ni advertencias particulares.
1Holden, licenciado en Letras, Fricke, TR, wilson, DA et al. Prevalencia global de miopía y miopía alta y tendencias temporales de 2000 a través de 2050. Oftalmología. 2016; 123:1036–42.
2Mandal, P, Berrow, EJ, Naroo SA, et al. Validez y repetibilidad del biómetro ocular Aladdin. VIVIDO. December 01, 2015. Disponible de
3Las coordenadas incorporadas en este dispositivo Myopia son los datos disponibles más recientes y provienen del Myopia Research Group de Erasmus MC, Róterdam
ESTUDIO DE DEFECTOS REFRACTIVOS EN EL NIÑO vamos 0 a 5 años por autorrefractometría
La autorrefractometría es una prueba diagnóstica computarizada capaz de determinar la evaluación objetiva defectos de la vista, como la miopía, hipermetropía y astigmatismo. La prueba realizada por el refractómetro automático, el es capaz, en pocos segundos y de forma no invasiva, para identificar el defecto refractivo del ojo sometido al examen con absoluta precisión. El examen fácil de realizar, no invasiva, tanto para adultos como para niños, se realiza con herramientas computarizadas de alta precisión. A la auto-refractometría en nuestra oficina, está asociado a la medición de la longitud axial utilizando la herramienta Myah de Topcon (Enlace https://topconmyah.com/). para niños de 0 un 6 años, en cambio, se utiliza un autorrefractómetro computarizado que permite la adquisición de cualquier defecto visual a una distancia de más de 1 metro, instrumento especialmente diseñado y construido para estos pequeños pacientes. Es un examen no invasivo, se instilan gotas para la dilatación pupilar y dura unos segundos. Al final de la evaluación, el pequeño paciente puede reanudar sus actividades sin precauciones o advertencias particulares..
PRUEBA DE SENSIBILIDAD DE COLOR (Tabletas de Ishihara)
La percepción de los colores es un fenómeno complejo., aun no aclarado del todo, que se logra gracias al procesamiento cortical de la información transmitida por células particulares de la retina (conos) que son sensibles a la percepción del rojo, de verde y azul. Un defecto genético que implica la falta de una o más de estas células especializadas da como resultado una falta de percepción de todos los colores., condición dijo acromatospia o solo de colores particulares dijo discromatopsia (incluyendo el daltonismo). Además, puede haber personas que sean sensibles a los tres colores básicos. (tricromatismo), pero son deficientes, en diferentes grados, de los receptores de uno de los tres colores básicos (discromatoanomalías). Las pruebas que estudian tales alteraciones del color son principalmente la prueba de ishihara y la prueba de Fansworth-Munsell. El primero es la evaluación en una serie de 38 tableros (este «Tabletas de Ishihara») cada uno de los cuales tiene muchos círculos de diferentes tamaños y colores dispuestos para definir un "número" o un "camino" que es imposible de percibir para las personas con discromatopsia. Las "Tablas de Ishihara" es un examen rápido, unos minutos, dirigido sobre todo a identificar pacientes que sufren de discromatopsia del eje rojo-verde, incluso si es capaz de definir la extensión de los defectos en la sensibilidad al color.
PRUEBA DE SENSIBILIDAD DE COLOR (Fansworth-Munsell 100 Prueba de visión de color Hue).
La percepción de los colores es un fenómeno complejo., aun no aclarado del todo, que se logra gracias al procesamiento cortical de la información transmitida por células particulares de la retina (conos) que son sensibles a la percepción del rojo, de verde y azul. Un defecto genético que implica la falta de una o más de estas células especializadas da como resultado una falta de percepción de todos los colores., condición dijo acromatospia o solo de colores particulares dijo discromatopsia (incluyendo el daltonismo). Además, puede haber personas que sean sensibles a los tres colores básicos. (tricromatismo), pero son deficientes, en diferentes grados, de los receptores de uno de los tres colores básicos (discromatoanomalías). Las pruebas que estudian tales alteraciones del color son principalmente la prueba de ishihara y la prueba de Fansworth-Munsell. Para la primera lectura PRUEBA DE SENSIBILIDAD DE COLOR (Tabletas de Ishihara). La prueba Farnsworth-Munsell 100 Visión de color de tono, o Prueba de la vista de Munsell, es un test que evalúa con mayor precisión y especificidad la presencia de una anomalía en la percepción de los colores. De hecho, el paciente debe ordenar, según su percepción de los colores, 100 tokens de colores que tienen diferencias minúsculas entre ellos y que cubren todos los tonos visuales descritos por el sistema de color Munsell. A continuación, la disposición de las piezas coloreadas es procesada por un ordenador que identifica con extrema precisión cualquier anomalía en la percepción de los colores. (incluyendo daltonismo). Este examen es particularmente importante para los diseñadores., fotógrafos y coloristas, así como en deportes particulares que requieran una visión cromática precisa. El examen dura aproximadamente 20 minutos y el diagnóstico se informa inmediatamente. Ambas pruebas se pueden realizar en nuestra oficina y luego el paciente puede reanudar sus actividades sin precauciones ni advertencias particulares..
PRUEBA DE ESTEREOPSIS (Lang I y II)
La visión binocular, también llamado visión estereoscópica la stereopsi, es la capacidad del sistema visual para sumar una parte estrecha del campo visual que es visto simultáneamente por los dos ojos y formar una sola imagen. La forma, la amplitud y la agudeza visual, de la visión binocular son características subjetivas influenciadas por la genética y la biología de los ojos, de la morfología de la cara (nariz, posición y distancia de los ojos, las mejillas, Cejas, ecc), así como la cultura, a la experiencia y conocimiento de los objetos observados. La visión binocular depende de la fusión que implica la actividad de los músculos extrínsecos oculares, para el posicionamiento de los ejes visuales en el objeto en cuestión y la capacidad psíquica para entrenar, de dos imágenes retinianas similares, una sola representación visual. El estereo es la capacidad perceptiva que te permite combinar las imágenes provenientes de los dos ojos, que debido a su diferente posicionamiento anatómico, tienen una disparidad de visión que es aprovechada por el cerebro para obtener información sobre la profundidad y la posición espacial del objeto objetivo y, por lo tanto, la estereopsis permite la generación de visión tridimensional. El estudio a través prueba de fusión y estereopsis (Idioma de prueba estéreo I y II) son de suma importancia en el desarrollo de la visión en los niños desde 2 a 5 años ya que nos dan información directa sobre el estado de colaboración de los dos ojos y el procesamiento cortical de las imágenes y para resaltar un estrabismo.
PRUEBA DI AMSLER
Aunque es una prueba subjetiva (sólo pierden el ajuste para invalidar la prueba) y no puede resaltar los escotomas (alteraciones en el campo visual) por debajo del 6° que es la mayoría representa un examen sumamente fácil de usar, repetible en la casa y lo suficientemente sensible si se hace con cuidado para determinar incluso pequeño e incipiente de retina, así como para supervisar la evolución de los escotomas preexistente. En la realización de la prueba AMSLER, el paciente tiene que colocar la rejilla en alrededor 30 cm, con la corrección de miopía y si se examina cada ojo. La rejilla de prueba es capaz de evaluar toda la mácula. Mirando fijamente el punto negro en el centro con un enfoque (absolutamente sin mover los ojos de esta referencia objetivo) con buena iluminación, Se pueden destacar las distorsiones, irregularidades y deformaciones (metamorfospie) la red en correspondencia con posibles alteraciones de retina macular foveali. Para esta prueba simple y subjetiva de una, hacerse con cuidado, puede ser extremadamente importante para una patología de la macular y foveal, es decir, que la zona de la retina dedicada a la visión aguda. Teniendo cuidado de no mover el ojo desde el punto negro, se deben observar los cuadrados, que siempre deben ser rectos y no tener interrupciones, áreas de confusión o distorsión. Si estos estuvieran presentes, es recomendable contactar con su oftalmólogo para profundizar en el estudio del área macular con visita al fondo de ojo y OCT.
PRUEBA DE VALOR
la prueba de 4 Las luces de Worth es una prueba clínica que evalúa cómo se transmiten las imágenes capturadas al cerebro. La visión binocular, también llamado visión estereoscópica la stereopsi, es la capacidad del sistema visual para sumar una parte estrecha del campo visual que es visto simultáneamente por los dos ojos y formar una sola imagen. La forma, la amplitud y la agudeza visual, de la visión binocular son características subjetivas influenciadas por la genética y la biología de los ojos, de la morfología de la cara (nariz, posición y distancia de los ojos, las mejillas, Cejas, ecc), así como la cultura, a la experiencia y conocimiento de los objetos observados. La visión binocular depende de la fusión que implica la actividad de los músculos extrínsecos oculares, para el posicionamiento de los ejes visuales en el objeto en cuestión y la capacidad psíquica para entrenar, de dos imágenes retinianas similares, una sola representación visual. En condiciones normales, los ejes visuales, las líneas imaginarias que unen el objeto con el fovee, convergen en un solo punto. El cerebro recibe así la imagen de un objeto., de cada ojo, y los une en una sola imagen. Esta habilidad se llama Fusión. En la fusión distinguimos dos aspectos: uno de motor (indica la capacidad de alinear los ojos para mantener la fusión sensorial) e uno sensorio, aspectos que ocurren simultáneamente. La fusión ocurre solo si las imágenes enviadas al cerebro provienen de puntos correspondientes y si son del mismo tamaño y nitidez.. La prueba WORTH se utiliza para el estudio de la fusión.. Se hace que el paciente use un par de anteojos con lentes de diferentes colores.: uno rojo y otro verde y hecho para observar 4 luces de diferentes formas y colores. el prueba, que se puede realizar tanto de lejos como de cerca, permite evaluar el grado de fusión cortical del paciente en presencia de diplopía o supresión de un ojo y evaluar el ojo dominante.
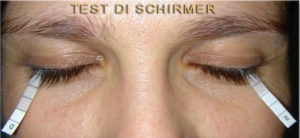
PRUEBA DE SCHIRMER 1 y 2
La prueba de Schirmer propuesta en 1903 y ahora superado por herramientas computarizadas para el estudio de la película lagrimal como el Myah de Topcon (Enlace https://topconmyah.com/), utilizado en nuestro estudio, sirve para determinar si el ojo produce suficientes lágrimas para mantenerlo húmedo. Se realiza con la aplicación de una pequeña tira de papel cuadriculado colocada entre el ojo y el párpado. la prueba es negativa (normal) si las lágrimas absorbidas por el papel me exceden 10 mm en 5 minutos o positivo (hipolacrimia grave si es menor de 10 mm, hipolacrimia severa menos de i 5 mm). El uso de colirios anestésicos asegura que solo se mida la secreción lagrimal basal (prueba jones). La secreción varía según la edad y otros factores. (hormonal, ancho del borde del párpado, etc.) puede afectar la sensibilidad de la prueba.
TONOMETRIA (Neumotonometria Goldmann)
Por tonometría entendemos la medición de la presión ocular. (tensión presente dentro del ojo también llamada PIO del acrónimo anglosajón Intra Ocular Pressure). Esta medición se puede realizar con el llamado tonómetro de aplanación (El tonómetro de Goldmann considerado el "estándar de oro"), instrumento que a través del contacto con la córnea es capaz de realizar la medición y en este caso se instilan unas gotas de un colirio anestésico y un colorante (fluoresceína) de y alternativa, en nuestro estudio, el tonómetro de respiración se puede utilizar (neumotonometria) que no requiere el contacto de un instrumento con la córnea, por lo que no es necesaria la instilación de anestésico o colorante y la medida de la presión intraocular se obtiene mediante un ligero soplo de aire dirigido hacia el ojo del paciente. Además, este instrumento es capaz de detectar el grosor de la córnea (ver paquimetría), corregir el valor medido con el realmente presente dentro del ojo usando un algoritmo. La medición de la presión ocular es una prueba indispensable en la prevención y seguimiento del glaucoma, enfermedad sutil y subestimada que puede causar daños irreparables en el campo visual y la vista.
TOPOGRAFÍA CORNEAL COMPUTERIZADA
La topografía corneal, también llamado mapa corneal, es una prueba que estudia la curvatura de la superficie anterior de la córnea, en cada uno de sus puntos. Los puntos que tienen la misma curvatura se indican en la impresión del examen con el mismo color., y esta estampa termina pareciéndose a un mapa geográfico con sus líneas de contorno coloreadas, que identifican, con color azul, por ejemplo el mar y sus profundidades, mientras que con el color rojo la cima de un volcán. La topografía corneal es de gran utilidad, en particular en previsión de una intervención refractiva; permite al cirujano saber si la córnea tiene una forma normal, sino también para identificar el astigmatismo irregular causado por la huella en la córnea del uso excesivo de lentes de contacto (fenómeno llamado warpage), queratocono y otras anomalías del espesor. También nos permite entender si la córnea, ad esempio, ha sido intervenido quirúrgicamente y para destacar algún traumatismo previo o incluso para estudiar el resultado de la cirugía refractiva.
VISITA ORTOPTICA
el ortopedista (o auxiliar en oftalmología) es la figura profesional que apoya al oftalmólogo, en prevención, en la evaluación y rehabilitación visual de los trastornos motores y sensoriales de la visión. Así que con el visite ortóptica, el ortoptista no sólo es capaz de valorar la posible presencia de una alteración en el sistema neuromuscular de los ojos (estrabismo, abolición, diplopia, exoforia, esoforia, déficit de convergencia, etc.), sino también para tratar estas enfermedades en sinergia con el oftalmólogo y, a menudo,, en pacientes pequeños, con padres, para recuperar el correcto equilibrio neurofuncional de la motilidad ocular y la función visual. El ortopedista de hecho, en sinergia con el oftalmólogo, se encarga del tratamiento ambliopía u ojo vago, o aquella condición en la que se produce una reducción de la agudeza visual en un ojo (o más raramente de ambos) determinado por un defecto visual diferente entre los dos ojos, estrabismo u otras alteraciones del aparato visual. También es útil en el estudio de pacientes candidatos a cirugía refractiva y aquellos con defecto refractivo alto en cirugía de catarata.. El examen ortóptico es un examen, no invasiva, las gotas no se instilan es duradera 20-30 minutos y el paciente al final de la evaluación puede reanudar sus actividades sin precauciones o advertencias particulares.
EXAMEN OCULAR PEDIÁTRICO
El desarrollo de la visión al nacer no ha hecho más que empezar y sólo durante los siguientes 6 se acabaran los años. Por lo tanto, es esencial, respeto un calendario de controles oculares y ortópticos que puedan resaltar un problema visual que el niño es incapaz de percibir o manifestar.
Así que aquí están las citas recomendadas para nuestros niños.:
1° controlar. Se lleva a cabo en los días siguientes al nacimiento., generalmente por el pediatra, con un examen de detección (prueba de reflejo rojo) que sirve para revelar enfermedades graves como el retinoblastoma, catarata congénita, glaucoma congénito u otras anomalías congénitas. Evaluación del fondo de ojo, realizado por el oftalmólogo, también es “obligatorio” para los bebés prematuros ya que podrían desarrollar retinopatía del bebé prematuro (ROP).
2° controlar. Dentro del primer año de vida en partos prematuros, si desarrollan o no retinopatía del bebé prematuro, ya que el riesgo de desarrollar defectos visuales y estrabismo en estos sujetos es mayor que en los nacidos a término. Los hijos de madres que han contraído también deben ser revisados dentro del primer año de vida enfermedades durante el embarazo, como la toxoplasmosis o la rubéola, niños con miembros de la familia con enfermedades de la retina hereditarios y niños a los que el pediatra encuentra (después 6 meses) y'movimientos anormales de los ojos o desviaciones de entrecerrar los ojos que pueden o no estar asociados con defectos refractivos.
3° controlar. Ai 3 años de edad, incluso si el niño no se queja de ninguna queja, se debe realizar un examen ocular completo, esencial para identificar anormalidades refractivas y de motilidad ocular, diagnosticar cualquier Ambliopía, (el llamado ojo vago) y realizar el tratamiento necesario lo antes posible.
4° controlar. La 5/6 años en conjunción con el inicio de la escuela primaria. A esta edad yo defectos visuales deben corregirse con prontitud para asegurar la mejor agudeza visual posible y gestionar mejor su evolución.
5° controlar. La 8 años porque el inicio de la miopía suele darse a esta edad, sobre todo si se tiene familiaridad con este defecto refractivo.
Después continuar con exámenes oculares periódicos dependiendo de la información proporcionada por el oftalmólogo.
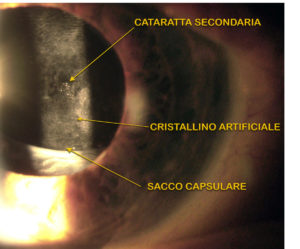
CAPSULOTOMIA LÁSER YAG
Unos meses o años después de la operación de cataratas entre el 20 y el 30% de los ojos, la capsula (la capa exterior un «bolso» de la lente) donde se coloca la lente artificial, puede volverse opaco en su parte posterior provocando una reducción de la visión (catarata secundaria). Esta opacidad se puede eliminar de forma permanente mediante tratamiento con láser. (capsulotomía láser YAG). Tratamiento no invasivo completamente indoloro de unos minutos de duración que requiere únicamente la instilación de colirio para la dilatación de la pupila y posiblemente anestésicos para la aplicación de una lente de contacto. Al final de la sesión, el paciente puede reanudar sus actividades sin precauciones ni advertencias particulares..

Citas con el Dr.. Benedetti
393 3300030 darle 9.00 Todo 10.00
Citas con el Dr. Bartolini
0744 205278 darle 9.00 Todo 13.00